



2025年9月8日
今回は歯周組織再生療法のお話です。
2012年に山中伸弥先生がノーベル賞を受賞され、再生医療に対する国民の関心が一気に高まりました。
当時、多くの患者様から「歯の再生医療の未来」について質問を受けたことを思い出します。
現在、歯の再生医療の実用化に向けて世界中の研究者たちが日々研究を重ねており、安全性と効果の確立、治療費の問題、倫理的な問題等が解決され、乳歯⇒永久歯に次ぐ「第3の歯」が現実になる日がくると確信しています。
歯科医療における再生医療の現時点の主要テーマは、歯そのものではなく歯周組織の再生です。
歯周組織再生療法とは、歯周病により失われた歯周組織(歯肉・セメント質・歯根膜・歯槽骨)を再生させる治療法です。
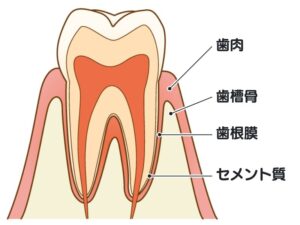
簡単に言うと、歯周病の進行により失われた歯の周りの骨と歯肉を元の状態に戻す治療のことです。
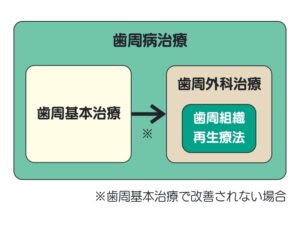
歯周病治療は歯周基本治療と歯周外科治療の2つに大別され、歯周組織再生療法は歯周外科治療の中に含まれます。
そのため、文字通り基本となる歯周基本治療を素通りしていきなり歯周組織再生療法を行うことはなく、禁忌といっても過言ではありません。
歯周病は高血圧症、糖尿病、肥満などと同じく生活習慣病と定義されています。
つまり、歯周病を引き起こし、かつ増悪させる原因・習慣(不十分な歯磨き、歯ぎしりによる過度な力、喫煙、口呼吸、糖尿病、過度なストレス、偏った食生活、睡眠不足等)が取り除かれなければ、歯周病治療は成功しません。
結論的に言うと、歯周病治療は「穴の開いたバケツ理論」そのものなので、歯周基本治療の段階で原因を取り除くことの重要性を理解していただき、患者様と当院スタッフの二人三脚で生活習慣改善に徹底的に取り組んでいきます。
歯周組織再生療法は、手術方法の改良や治療機器の開発、そして画期的な歯周組織再生材料の登場により、治療成績が格段に向上しています。
特に、近年の遺伝子組み換え技術の進歩により日本国内で開発されたリグロス(一般名:トラフェルミン、塩基性線維芽細胞増殖因子と呼ばれる成長因子で人工的に精製されたタンパク質)を用いることで、歯周病により失われた骨の再生が期待されます。
骨が再生・成熟すると、レントゲン写真では骨縁に白線が明瞭に見えるようになります。
4年前、他院で上顎の全ての歯と下顎の奥歯の抜歯が必要と診断された患者様のケースです。
40代半ばで上顎の総入れ歯と下顎の部分入れ歯という現実を突きつけられ、藁をもすがる思いで当院を受診されました。
実際のところレントゲン写真を撮影すると前医の診断も無理からぬ状態だったため、「最終的に何本の歯が救えるのか断定はできませんが、希望を捨てず共に頑張りましょう」の言葉がけからスタートしました。
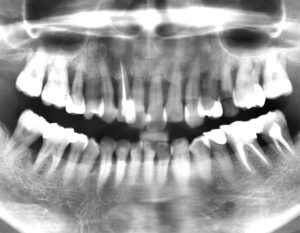
生活習慣改善に対する患者様の本気度が未知数だったため、歯周病治療の結果は予測できないのが正直な感想でした。
ところが、歯磨き指導と数回の歯周基本治療の段階で歯肉の状態がみるみる改善し、表情から「期待感」と「やる気」が読み取れるようになりました。
「やる気」は治療を継続するうえで大きな力となります。
そして、全ての歯に対する歯周組織再生療法を経て、現在はメインテナンスに移行しています。
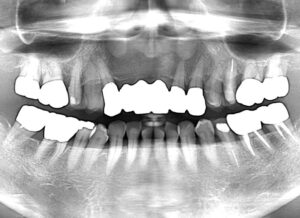
最終的には歯根破折により3本の歯を失いましたが、入れ歯を回避し自分自身の歯で食事、会話そしてスマイルができることは、患者様の生活の質の改善に大きく寄与していると感じています。
今後も、患者様の人生を変える手助けができるよう、歯科医師として努力していきたいと考えています。